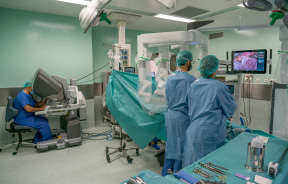
Centro Médico Teknon
Centro Médico Teknon- FACULTATIVO ESPECIALISTA PEDIATRÍA Y SUS ÁREAS ESPECPediatría y sus Áreas EspecíficasCentro Médico TeknonHospital Universitari Dexeus
Inicios: la cirugía cerrada
La cirugía cardíaca es una especialidad relativamente joven, ya que en 1938 Hubbard y Gross realizan la primera ligadura de un ductus arterioso persistente, creando de alguna manera la cirugía cardiaca correctora total extracardiaca. En aquellos años se hablaba estrictamente de supervivencia y además era escaso el numero de cardiopatías congénitas a las que la cirugía tenía algo que ofrecer, hasta que Blalock realiza con éxito la primera fístula sistémico-pulmonar, basándose en trabajos de Carrel sobre anastomosis vasculares y en trabajos experimentales de Taussig acerca de la creación de un ductus artificial, capaz de permitir la supervivencia en pacientes con hipoxemia severa.
Cirugía abierta y circulación extracorpórea
El éxito conseguido con la cirugía cardíaca cerrada planteó la posibilidad de la reparación interna del corazón. De esta manera Lewis consigue en septiembre de 1952 cerrar un defecto septal auricular tipo ostium secundum, bajo visión directa y usando clampaje venoso e hipotermia corporal moderada. De esta manera se inicia la aplicación de los trabajos experimentales de Gibbon sobre circulación extracorpórea publicados ya en 1937, y se consigue aplicar con éxito en 1953. Desde este momento la cirugía cardiaca a corazón abierto bajo la circulación extracorpórea ya no para de conseguir éxitos, pasando en la década de los 70 a hablar en términos de disminución de la mortalidad.
Evolución actual
Actualmente estamos en una fase de gran madurez de la cirugía cardiaca en que la mortalidad se ha rebajado por debajo del 5% contando todas las cardiopatías. La edad y el peso de los pacientes se ha ido rebajando progresivamente, de manera que en la actualidad se operan de forma rutinaria bajo CEC (circulación extracorpórea) pacientes de 3 kgs. de peso e incluso menos.
La actitud actual de cirujanos y cardiólogos es ir a la reparación completa de las cardiopatías lo mas precozmente posible, a fin de evitar la morbilidad que la permanencia de la lesión cardiaca tiene sobre el organismo, así como la aparición de lesiones cardiacas compensadoras.
Cirugía paliativa vs Cirugía correctora
El tratamiento quirúrgico puede ser paliativo o corrector. La cirugía paliativa es básicamente funcional y salvo en algunas excepciones como la ampliación del tracto de salida de ventrículo derecho (VD), no se actúa sobre el defecto anatómico, sino que se crean otro tipo de lesiones como fístulas sistémico-pulmonares, estenosis pulmonares iatrogénicas, o creación de defectos intracardiacos.
La cirugía correctora actúa sobre el defecto existente corrigiéndolo. Puede ser corrector total a largo plazo, anulando de forma definitiva la malformación, lo que permite un total y normal desarrollo del niño, o corrector paliativo, grupo en el que aún hay que incluir gran numero de cardiopatías. En él se realiza la interposición o implantación de injertos protésicos, conductos valvulados, válvulas cardiacas, etc. que tienen un tiempo de caducidad y que hacen que el paciente sea tributario a reintervención posterior para el reemplazo.
El empleo de cirugía paliativa o correctora depende de diversos factores como la edad, anatomía, peso, etc. A pesar de que actualmente la tendencia es la corrección temprana de la cardiopatía pueden existir contraindicaciones tanto absolutas (anatomía), como relativas (edad o peso), que indiquen la cirugía paliativa como la mejor alternativa.
Las técnicas quirúrgicas paliativas usadas están en relación con la fisiopatología de la cardiopatía, de manera que cardiopatías que cursan con isquemia pulmonar la cirugía esta encaminada a proporcionar un flujo pulmonar adecuado, mediante la creación de fístulas sistémico-pulmonares con material sintético, anastomosis cavo-pulmonar o bien la ampliación del tracto de salida de VD. La elección de una u otra técnica dependerá de la anatomía, tipo de cardiopatía o de la experiencia del grupo quirúrgico.
Banding de arteria pulmonar
El Banding de arteria pulmonar es una técnica quirúrgica descrita en 1952 por Muller y Damman, en que se reduce el tamaño de la arteria pulmonar y se previene la aparición de hipertensión pulmonar. No deja de ser una técnica con inconvenientes que pueden ser graves como son la hipoxemia severa por inversión del shunt, alteraciones de la válvula pulmonar por engrosamiento y fibrosis, necrosis de la pared arterial, desplazamiento del Banding con compresión de las ramas pulmonares y la reacción infundibular. Todas estas complicaciones pueden empeorar el pronóstico a la hora de realizar una intervención definitiva.