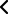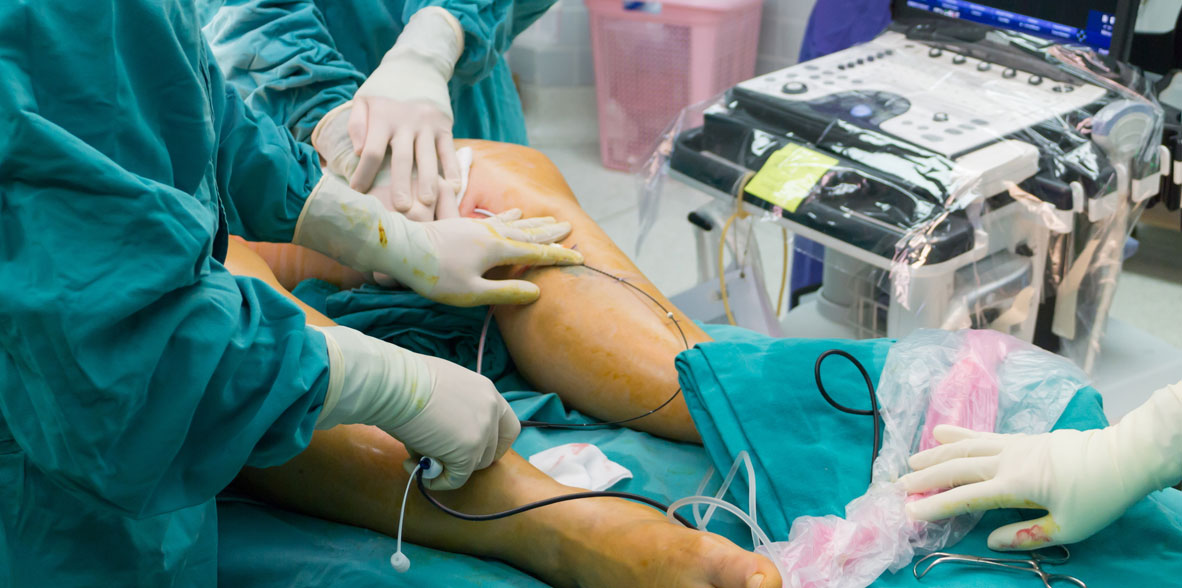

 Centro Médico Teknones/red-centros/centro-medico-teknon
Centro Médico Teknones/red-centros/centro-medico-teknon FACULTATIVO ESPECIALISTA ANGIOLOGÍA Y CIRUGÍA VASCULARAngiología y Cirugía VascularCentro Médico Teknones/red-centros/centro-medico-teknon
FACULTATIVO ESPECIALISTA ANGIOLOGÍA Y CIRUGÍA VASCULARAngiología y Cirugía VascularCentro Médico Teknones/red-centros/centro-medico-teknon- FACULTATIVO ESPECIALISTA ANGIOLOGÍA Y CIRUGÍA VASCULARAngiología y Cirugía VascularCentro Médico Teknones/red-centros/centro-medico-teknon
- Centro Médico Teknones/red-centros/centro-medico-teknon
- Hospital Universitari Dexeuses/red-centros/hospital-universitari-dexeus
- FACULTATIVO ESPECIALISTA ANGIOLOGÍA Y CIRUGÍA VASCULARAngiología y Cirugía VascularCentro Médico Teknones/red-centros/centro-medico-teknon
Cabe distinguir dos grandes tipos de complicaciones producidas por las varices: las venosas y las dermatológicas.
De entre las primeras, se contempla la flebitis y la varicorragia o rotura venosa.
La flebitis es una tromboflebitis obliterante del cordón varicoso superficial. La evolución suele ser benigna, pero las recidivas son frecuentes. Los síntomas se inician brutalmente, con un dolor a lo largo del cordón venoso indurado.
En la rotura venosa externa, la piel es tan fina que incluso un mínimo traumatismo puede provocar una hemorragia, y en el caso de la interna, el volumen de la pantorrilla aumenta considerablemente, y paralelamente se siente un intenso dolor después de realizar algún tipo de esfuerzo. La impotencia funcional y el hematoma se instalan de inmediato.
Las complicaciones dermatológicas, son importantes por su frecuencia y por sus repercusiones funcional, profesional y social. Pueden afectar a todos los tejidos. El factor mecánico esencial que las determina es la estasis, debida a una hiperpresión venosa superficial.
Son cuatro las complicaciones dermatológicas que se pueden presentar:
- La dermatitis. Las dermatitis pueden ser de tipo infeccioso, aunque debido a la mejora de las condiciones de vida, se ve cada vez menos y básicamente suele manifestarse como celulitis inflamatoria. También puede presentarse un eccema, y aunque lo encontremos en diferentes formas, siempre es pruriginoso.
- Las capilaritis.
- la esclerosis dermohipodérmica. La esclerosis dermohipodérmica es el signo que anuncia la úlcera. Se presenta con el aspecto de una placa de piel lisa, dura, imposible de movilizar y que se adhiere a los planos profundos. Puede complicarse con brotes agudos inflamatorios, entonces el tratamiento, generalmente decepcionante, se hará a base de vitamina E, oleato de soja y aguacate, cremas emolientes y cicatrizantes, productos que en ningún caso, obran milagros.
- La úlcera. La úlcera es una pérdida de sustancia cutánea de evolución tórpida y muchas veces recidivante. Este tipo de úlceras, acostumbra a desarrollarse muy especialmente en el tercio inferior de la pierna, tanto en la cara externa como en la interna, frecuentemente, cerca de los maléolos e incluso a la altura de éstos, en cuyo caso la cicatrización será todavía más difícil. El tamaño de las úlceras es muy variable, pero pueden llegar a ser enormes. Su aspecto y coloración permiten determinar su antigüedad y emitir un pronóstico. Si son de color gris, sanidosas y bordes profundos, tienen un mal pronóstico de cicatrización. Si el fondo es purulento, de color amarillo verdoso, la úlcera puede sobreinfectarse con gérmenes muy diversos. Si por el contrario, tienen el fondo limpio, de color rojo de granulación, con bordes finos, elásticos y con ribete epidérmico, su pronóstico será más favorable.
- Tipos de úlceras:
- Úlcera varicosa: Se suelen localizar en el dorso del pie y en la región maleolar interna. Sus características se presentan con molestias al ortostatismo, atrofia blanca, hiperpigmentación ocre, etc.
- Úlcera postflebítica: Se localiza preferentemente en la maleolar interna. Se suele presentar con molestias al ortostatismo, un fondo rojizo, bordes irregulares...
- Úlceras hipertensivas: se localiza en la cara antero- externa del tercio inferior de la pierna. Son poco frecuentes y suelen ser dolorosas y de difícil curación.
- Úlceras diabéticas:
- Tipos de úlceras:
a) Macroangiopatía: similares a la arterioesclerótica pero con mayor capacidad de sobreinfección.
b) Microangiopatía: éstas aparecen espontáneamente o por traumatismo banal (callo, rozadura, pisotón...) En ambos casos se localizan en las zonas digitales o zonas de roce y suelen ser de tamaño variable, redondas excavadas con fondo rojo y poco dolorosas. Y son de componente básicamente arterial.
c) Neuropáticas: se localizan en las articulaciones metatarsofalángicas de 1º y 5º dedos y en la zona plantar. Su tamaño es variable, son indoloras y pueden estar en profundidad rodeadas de hiperqueratosis.
-
- Tratamientos
El tratamiento de las úlceras de pierna ha evolucionado considerablemente en los últimos años y se dispone en la actualidad de numerosas opciones. Independientemente del tipo de úlcera, la pauta terapéutica puede descomponerse en cuatro fases: la lucha contra la infección, la limpieza, la granulación y la epidermización. Obviamente, el tratamiento más eficaz será eliminar la causa que ha provocado dicha úlcera.