
Consejos del especialista
- ¿Cuál es la duración ideal de la lactancia materna?
Hoy en día está fuera de toda duda, entre los profesionales que velan por la salud infantil, que la leche materna es el alimento idóneo y más adecuado para satisfacer las necesidades nutricionales y propiciar un desarrollo físico y neurológico óptimo de los lactantes.
La leche materna, como alimento exclusivo, aporta como mínimo hasta los seis meses de vida, todos los nutrientes necesarios, y puede ser el único alimento que reciba el lactante dada su composición idónea en cuanto a la cantidad y calidad de sus proteínas, a la presencia de hidratos de carbono y otros productos que intervienen en una mejor respuesta inmunológica frente a las infecciones, y en cuanto a la presencia de ácidos grasos esenciales y otros nutrientes que intervienen, entre otros procesos, en el desarrollo de las funciones cerebrales.
La leche materna puede seguir aportando nutrientes y elementos esenciales más allá del primer año de vida, y es aconsejable mantenerla, aunque sea de forma parcial hasta los dos años.
Más allá de los factores nutricionales, la lactancia materna crea un vínculo entre madre e hijo que es único e irrepetible, y conviene crear el entorno adecuado para que ésta sea una experiencia siempre positiva.
- Espasmos del llanto
¿Qué son los espasmos del llanto?
Los llamados "espasmos del llanto" o "espasmos del sollozo", son cuadros que se presentan en algunos niños, de forma esporádica o recurrente y que se desencadenan ante circunstancias que producen llanto (un susto, una situación inesperada, un dolor repentino o incluso una contradicción o negación por parte de los padres). Están precedidos de una espiración alargada y se asocian con una apnea (falta de respiración) que se acompaña de palidez cutánea o cianosis, ocasionalmente pueden producir hipotonía o pérdida de conocimiento transitoria. Estos episodios son involuntarios y ocurren en niños por otra parte sanos.
A pesar de lo aparatoso del cuadro, el organismo tiene mecanismos de protección y la respiración se reanuda de manera espontánea al cabo de unos segundos (habitualmente menos de 1 minuto) sin necesidad de llevar a cabo ningún tipo de maniobra y el niño se recupera completamente en unos instantes. Los padres tardan algo más en recuperarse de la situación vivida.
Estos espasmos ocurren en aproximadamente un 5% de los niños sanos y habitualmente no suelen aparecer antes de los 15-18 meses ni después de los 7 años de edad.
- ¿Por qué se producen los espasmos de llanto?
La causa de los espasmos no se conoce con certeza. Existe una predisposición personal ligada a la inmadurez emocional y parece probable que se deban a alteraciones funcionales de las áreas involucradas en el control respiratorio.
Se ha encontrado en gran número de casos una relación entre la ferropenia (déficit de hierro) y los espasmos del llanto recurrentes, estos niños mejoran tras la administración de preparados de hierro.
- ¿Pueden tener alguna consecuencia para el niño?
Los espasmos no producen ningún daño inmediato ni tardío al niño. Tampoco tienen relación alguna con el síndrome de la muerte súbita del lactante.
- ¿Qué hay que hacer ante un espasmo del sollozo?
Lo más importante es mantener la calma. Recordar que aunque lo parezca la vida del niño no corre peligro alguno.
Los espasmos tienen una naturaleza benigna y se resuelven sin complicaciones en unos segundos, por lo que no habrá que llevar a cabo ninguna maniobra de resucitación que podría conllevar, por sí misma, un riesgo mayor de lesiones. Evitar los zarandeos u otras maniobras violentas que podrían comportar lesiones. Soplar una o varias veces de forma seca e intensa sobre la cara del niño ayuda a revertir la situación rápidamente en la mayoría de los casos.
Si los espasmos se producen de forma recurrente es conveniente consultar con el Pediatra a fin de que efectúe un diagnóstico clínico correcto y una analítica que incluya un perfil del metabolismo férrico.
Un diagnóstico clínico correcto y aconsejar correctamente a los padres evitará someter al niño a múltiples pruebas complementarias y evitar el peregrinaje por varios especialistas.
- Rabietas: ¿cómo actuar?
¿Qué es una rabieta?
La rabieta es una forma habitual a través de la cual algunos niños pequeños expresan delante de sus padres su enfado ante una situación de frustración, una contradicción o la negación a la obtención de un objeto u objetivo deseado. Las rabietas son más frecuentes entre el primer y tercer año de vida y normalmente se dan en el entorno familiar.
La rabieta es esencialmente una "actuación teatral" para mostrar enfado y perfectamente argumentada para conseguir un fin determinado: un objeto (una chuchería, un juguete, etc.) o un objetivo (no ir a la cama, ir a la cama de los padres, no comer un cierto alimento, o comer uno en concreto, salir a la calle, no quedarse con la canguro o con un familiar, etc.) y se desencadena ante la negación de los padres a otorgarlo. Esta actuación es común en todos los niños (biológicos o adoptados), en todas las culturas y también lo es la forma de representarla, así como la secuencia de las diferentes actuaciones.

La rabieta empieza normalmente con el llanto incontrolado. El niño se muestra aparentemente desconsolado y si así no consigue el objetivo deseado, el niño se tirará al suelo y en un siguiente paso se golpeará con la cabeza en él, se pegará con las manos en la cara, se morderá las manos, etc., siempre delante de los padres y con el fin de que éstos "padezcan" y así obtener una respuesta inmediata por parte de ellos. El niño mayor puede utilizar el vómito como elemento perturbador, casi infalible para la consecución de su objetivo. Aunque pueda parecer lo contrario, el niño no se lesionará al golpearse, y si lo hace, con toda seguridad, ya no repetirá esta acción nuevamente.
Rápidamente aprenderá que si hay espectadores en esta actuación, ésta será más efectiva y el objetivo será asumido con mayor rapidez. De ahí la tendencia a efectuar las rabietas en lugares públicos y en momentos críticos: la caja del supermercado, en unos grandes almacenes, en una fiesta familiar o en medio de la calle, etc. Estos acostumbran a ser los foros idóneos para su representación.
Hay que tener en cuenta que el cansancio y la falta de sueño favorecen ocasionalmente la aparición de las rabietas.
Las rabietas continuas pueden llegar a condicionar la relación armónica entre los padres y el hijo. Algunos padres incluso han renunciado a salir con sus hijos a lugares públicos por no haber sabido controlar a tiempo estas reacciones.
- ¿Cómo actuar ante las rabietas?
La tendencia inicial de la mayoría de los padres es intentar negociar con el niño y hacerle entender que esta no es la manera de solicitar las cosas. Habitualmente este diálogo, aunque se ha de llevar a cabo, es improductivo. El niño no quiere negociar, quiere conseguir su objeto u objetivo a toda costa, por tanto no atenderá, por lo general, sus argumentaciones. Una vez conseguido el objeto o el objetivo deseado, la rabieta cederá casi instantáneamente.
Hay que educar a los niños en la tolerancia a la frustración y en el control positivo de sus emociones, pues no hacerlo puede condicionar que algunos niños tengan problemas conductuales de mayores. La poca tolerancia a la frustración, en niños predispuestos, está detrás de muchos problemas de ansiedad y depresión infantil.
Cuando a los padres se les pregunta si el niño hace rabietas en la guardería o el parvulario (punto éste que la mayoría de padres ya han preguntado y comprobado), sorprendentemente, la respuesta es que en ese entorno no las hacen o quizás la hicieron un día, pero al no conseguir su objetivo ya no las han vuelto a repetir.
Aquí está la clave para que el niño deje de hacer rabietas. Si con ellas y utilizando este "idioma" para interactuar con los padres cumple su objetivo de forma rápida, aunque sea de forma intermitente, las perpetuará. Si nunca lo consigue, dejará de hacerlas en un corto plazo de tiempo. Por tanto, "ignorar" esta actuación, haciéndole ver que se expresa en un "idioma" que no entienden, lleva en pocos días a su desaparición. Irse del lugar donde está para que vea que no pueden escucharle puede ayudar. En lugares públicos, apartarlo de la visión de espectadores puede hacer ceder la rabieta.
Si las rabietas son agresivas o destructivas (lanzar objetos, romper juguetes o efectuar agresiones a los padres o a él mismo), lleve al niño a otro entorno o habitación durante unos minutos y hágale entender que cuando se calme volverá al entorno anterior.
La rabieta, como hemos comentado, es una actuación perfectamente argumentada. Si al niño se le deja solo o se le aísla de esa situación pierde su objetivo principal, que es chantajear a los padres para la asunción de su objetivo.
En lugares públicos, no hay que dejarse llevar por el "qué pensarán" o los comentarios de otras personas, hecho éste que ocurre normalmente en los padres primerizos. Quien ha tenido hijos, seguro que en alguna ocasión ha vivido una situación similar y quien no los tiene no posee los elementos para valorar este tipo de situaciones.
Las reprimendas normalmente no consiguen efectos satisfactorios. Ver a los padres enfadados, nerviosos o descontrolados, el niño lo interpreta como un castigo hacia ellos por no haberle dado lo que deseaba. Por otra parte, será difícil de mayor educarlo en el control de sus impulsos cuando él ha visto constantemente que sus padres no son capaces de controlarlos. Mantenga la calma, esto siempre es un buen ejemplo para ellos.
Para controlarlas, el niño tiene que asumir que las rabietas no dan nunca resultado, y que no harán cambiar de opinión a los padres. No ceda a sus demandas, así interpretará que este idioma no lo entienden y por tanto buscará otras alternativas menos conflictivas para conseguir sus objetivos, hasta llegar poco a poco, con la edad, a comprender que la negociación y la solicitud por otros medios sí surgen el efecto deseado.
Hacia los 3 años de edad el niño ha de ser capaz de expresar sus sentimientos de enfado o frustración mediante el lenguaje. Ha de aprender que el enfado es una emoción normal, pero que debe ser controlado y expresado en la forma apropiada. Es importante, llegado este momento, que encuentren en los padres unos interlocutores accesibles y abocados al diálogo.
Si no se pone fin a las rabietas a tiempo, éstas se van prolongando, habiendo podido ver todos como niños de más de tres y cuatro años, o incluso mayores, ponen a prueba a sus padres en cualquier lugar en el que haya espectadores.
La persistencia de rabietas más allá de los tres años, la presencia de rabietas en el medio escolar o la asociación con otros problemas conductuales, deben hacer pensar en la existencia de un elemento perturbador ajeno al motivo habitual por el que la mayoría de los niños las efectúan. En este caso puede ser recomendable buscar el apoyo de un profesional adecuado.
- Antibióticos: consejos para un buen uso
¿Qué son los antibióticos?
Los antibióticos son medicamentos de gran valor, que se utilizan para tratar las infecciones producidas por un tipo de microorganismos: las bacterias.
Uso adecuado de los antibióticos
No todas las infecciones son causadas por bacterias, muchas de ellas son causadas por virus y en estas infecciones los antibióticos no son efectivos. Éste es el caso de los resfriados comunes y la gripe no complicados.
La prescripción de antibióticos es responsabilidad del médico y ha de ser éste quien los recete. No administre nunca ningún antibiótico por su cuenta ni aconseje a otra persona su administración. Los antibióticos han de tomarse a las dosis prescritas y durante el tiempo indicado.
El uso indiscriminado de antibióticos, la automedicación y el incumplimiento de los tratamientos en cuanto a su duración y a las dosis prescritas por el médico, pueden suponer la aparición de resistencias bacterianas con el paso del tiempo y por tanto una disminución progresiva de su efectividad.Las dosis indicadas por el Pediatra pueden variar de un niño a otro en función de su peso y del proceso a tratar, por tanto, no siempre pueden coincidir las dosis prescritas con las dosis medias indicadas por edad en el prospecto del medicamento. Ante cualquier duda consulte con su Pediatra.
Todos somos responsables de que los antibióticos sigan siendo una gran arma terapéutica durante muchos años.
Los antibióticos como todos los medicamentos no están exentos de efectos secundarios, contraindicaciones, incompatibilidades con otros medicamentos y reacciones alérgicas.
En el caso de aparición de algún efecto secundario o reacción alérgica atribuible al antibiótico póngase inmediatamente en contacto con su Pediatra.
Unidad de Pediatría de Centro Médico Teknon
- Meningitis
¿Qué es la meningitis?
En una sociedad en la que podemos hablar con cualquier persona, en cualquier parte del mundo, simplemente poniendo la mano en el bolsillo y conectando nuestro teléfono móvil, no deja a veces de sorprendernos la noticia cercana de la muerte de un niño por una enfermedad infecciosa como la meningitis.
Sin, por desgracia haberla podido erradicar, la incidencia de esta temible enfermedad ha disminuido considerablemente en nuestro entorno en los últimos años, en parte por la mayor información de que disponemos y sobre todo por la introducción de vacunas activas frente a algunas bacterias causantes.
- ¿Cómo se produce?
La meningitis es una enfermedad infecciosa, contagiosa, que afecta a individuos de todas las edades, aunque con una mayor incidencia en la edad infantil.
Se produce por la inflamación de las meninges debida a la acción de diferentes microrganismos, normalmente virus o bacterias. Las meninges son las membranas que a modo de bolsas envuelven el cerebro y la medula espinal.
- ¿Cómo se contagia?
El contagio se produce básicamente por la saliva y las micro-gotitas que se expulsan al hablar, toser o estornudar, no se contagia habitualmente por los objetos, las comunidades como guarderías, escuelas, cuarteles, etc. es donde puede propagarse con mayor facilidad. Su máxima incidencia se da en primavera y otoño.
- ¿Todas las meningitis son iguales?
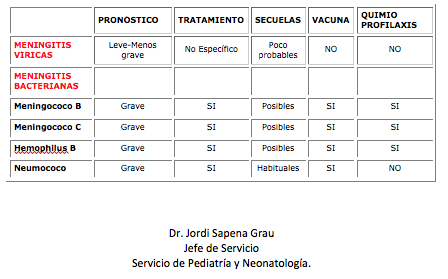
Existen básicamente dos grandes grupos de meningitis, las producidas por virus, que habitualmente tienen un curso benigno, no requieren tratamiento antibiótico y excepcionalmente dejan secuelas, y las producidas por bacterias que son más graves, requieren tratamiento médico precoz y pueden dejar secuelas e incluso producir la muerte.
Una variedad, en su forma clínica de presentación, son las llamadas sepsis fulminantes en las que además de la inflamación de las meninges, se produce una invasión sanguínea por parte de la bacteria causante, produciendo una catástrofe orgánica que puede causar la muerte dada la rapidez y agresividad en la instauración los síntomas. Existen múltiples virus causantes de meningitis y muchas bacterias.
En nuestro entorno, se encuentran implicadas habitualmente las siguientes bacterias:
- Meningococo Tipo B
- Neumococo
- Meningococo Tipo C
- Hemophilus influenza tipo B
En otras zonas del planeta pueden estar implicadas otros tipo de bacterias.
- ¿Cuáles son los síntomas?
Por una parte, los comunes a muchas otras enfermedades infecciosas como la fiebre y la afectación del estado general y por otra parte , los síntomas dependientes de la afectación propia de las meninges como son los vómitos, la cefalea intensa y la rigidez de nuca (no tanto el dolor de nuca como la incapacidad de flexionar ésta, como por ejemplo, la incapacidad del niño de doblar la cabeza para "mirarse el ombligo", tocar con la barbilla la parte superior del tórax o la dificultad para sentarse sin flexionar las piernas).
En los lactantes con la fontanela aún abierta, la rigidez de nuca puede no estar presente, siendo un abombamiento de ésta el signo equivalente.
Prestar especial atención a la aparición de manchas en la piel que no desaparecen a la presión, puede ser el primer síntoma de una sepsis.
- ¿Qué tratamiento tiene?
Las meningitis víricas no requieren normalmente tratamiento específico, por ser autolimitadas y de curso benigno, únicamente requieren atención hospitalaria para evitar deshidrataciones en el caso de vómitos intensos o persistentes o bien para aliviar la cefalea.
Las meningitis bacterianas requieren atención hospitalaria urgente a fin de instaurar tratamiento antibiótico y antiinflamatorio precoz y evitar la aparición de sepsis y/o afectación multiorgánica.
- ¿Cómo se puede prevenir?
La vacunación sistemática de nuestra población infantil contra el Hemophilus tipo B y el Meningococo tipo C han hecho prácticamente desaparecer estos dos tipos de meningitis en nuestro entorno, excepto en los individuos no vacunados. La progresiva implantación de la vacuna contra el Neumococo también ha reducido substancialmente las meningitis por esta bacteria
Existe también, desde hace pocos años, una nueva vacuna activa contra el Meningococo tipo B. Dicha vacuna ha demostrado su efectividad y la baja incidencia de efectos secundarios, convirtiéndola en una buena herramienta para la erradicación, en un futuro próximo, de este tipo de meningitis.
Cuando aparece un caso de meningitis bacteriana en un colectivo (Ej.: Escuela), se administra a los contactos y por tanto probables portadores faríngeos, una pauta corta de un antibiótico concreto para evitar la propagación de la enfermedad. Esta profilaxis se llama Quimioprofilaxis y es efectiva cuando los gérmenes causantes son el meningococo y el Hemophilus.
- Tipos de Meningitis más frecuentes
- Piojos, los inseparables compañeros
Los piojos, esos inseparables compañeros
Los piojos han sido inseparables de los hombres desde el principio de los tiempos. Las infestaciones de piojos se han conocido desde la antigüedad. Los restos de liendres más antiguas encontradas datan del año 6900-6300 antes de Cristo en el desierto de Judea.

Cada año se ven afectados por pediculosis más de 10 millones de niños en el mundo. Aproximadamente entre el 15 y el 20 % de los niños en edad escolar padece o ha padecido pediculosis, es más frecuente entre los 3 y 11 años y más en niñas que en niños y es infrecuente en la raza negra.
Su prevalencia, en contra de lo que se cree, no está ligada a la falta de higiene y si a la persistencia de contactos aparentemente sanos entre compañeros y familiares. Se da en todos los estamentos socio-económicos.
Los piojos son especie dependientes, existe un tipo de piojo para cada mamífero. El pH de cada cabello explicaría en parte la mayor sensibilidad a la infestación por parte de algunos individuos.
- ¿Qué tipos de piojo existen?
Existen tres tipos de piojo que afectan al hombre, el de la cabeza, el del cuerpo y el del pubis, todos ellos son similares pero diferentes.
El piojo humano de la cabeza es causante de picor e irritación cutánea en las personas infestadas, pero no es transmisor de enfermedades, no así los piojos del cuerpo o del pubis que si pueden ser vehículos de ellas.
El piojo de la cabeza es un insecto de entre 1 y 3 milímetros de color grisáceo que corre pero que no salta ni vuela, como se pudiera pensar. Su hábitat natural es el pelo de la cabeza y no se reproduce fuera de ella. La hembra pone hasta doscientos huevos o "liendres", fecundados o no, en la base del cabello, donde quedan fuertemente adheridas, su distancia de la base del pelo nos puede indicar el tiempo que hace que estas liendres se pusieron (1cm=1 mes) y cuanto tiempo lleva el individuo parasitado.
Las liendres, después de una semana o diez días de incubación, se convierten en larvas y posteriormente en unas dos semanas en elementos adultos cuyas hembras ponen nuevas liendres, cerrándose así su círculo vital.
El piojo no sobrevive más de 48 horas fuera de la cabeza y las liendres no más de 10 días en el cabello desprendido.
El contagio se produce por el contacto directo entre las personas y sus cabellos o por los objetos en contacto con éstos (atención a peines, gorras, bufandas, almohadas, toallas, etc.), de ahí la máxima incidencia en comunidades como escuelas, colonias, cuarteles y residencias.
El piojo adulto es visible con mayor facilidad en la nuca y detrás de las orejas, las liendres lo son en la raíz de los cabellos, ésta es una revisión que se habría de efectuar rutinariamente a todos los niños un par de veces por semana en épocas epidémicas.
- ¿Cuál es el tratamiento?
En cuánto al tratamiento, existen múltiples remedios caseros como el alcohol, el aceite de oliva, el petróleo e incluso la mayonesa, actúan por sofocación dado que el piojo puede sobrevivir sin respirar hasta 48 horas, se han de aplicar durante 2 o 3 días seguidos.
El tratamiento de elección es la utilización de pediculicidas. Existen varios tipos, algunos son pesticidas como el lindano o el malatión, los piretroides sintéticos o la permetrina, teniendo ésta última la mejor relación entre efectividad y baja toxicidad. Se han descrito resistencias a estos productos y toxicidad en usos prolongados.
Últimamente han cogido auge las siliconas, de entre ellas la Dimeticona que actúa también por sofocación pero adhiriéndose a los conductos respiratorios y excretores del piojo produciendo un muerte casi instantánea. En todos los casos es recomendable repetir su aplicación en una semana, ya que su poder ovicida no es del 100 %.
Estos productos son de venta libre y se presentan en forma de gel, espuma, crema o loción. La utilización en champú no se recomienda dado el corto tiempo de contacto con el cabello y la tendencia a la aparición de resistencias.
Una parte importante del tratamiento es la retirada mecánica de las liendres con peines especiales llamados liendreras o bien manualmente. Las liendreras han de tener una distancia entre púas de no más de 0,3 mm, no maltratar el cabello y ser fácilmente limpiables.
Aisladamente se están utilizando algunos antibióticos por vía oral en base a algunos estudios con casos aislados, se ha de tener en cuenta que su utilización indiscriminada puede ser causa de resistencias para otros gérmenes.
También se utilizan otros remedios como el aceite del árbol del Té o el champú a la pulpa de Cidra, éstos actúan como repelentes variando el pH del cabello. El vinagre es utilizado para facilitar el desprendimiento de las liendres.
Los piojos y liendres de las pestañas y cejas se eliminan bien untando éstas con vaselina durante varios días.
No hay que olvidar lavar con agua muy caliente (60º o más) la ropa en contacto con los piojos (gorras, bufandas, fundas de almohada, sábanas, etc.) y la no lavable a estas temperaturas ponerla en bolsas de plástico bien cerradas durante 10-15 días o bien en el congelador durante 2-4 días. Se puede utilizar lavado en seco si es posible. Tirar o bien lavar con agua caliente los peines y cepillos que han estado en contacto con los piojos.
Recordar que el punto esencial del tratamiento de los piojos, a fin de evitar su propagación es la detección de los individuos portadores tanto en la escuela como en el entorno familiar y entre los amigos.
- ¿Por qué mi hijo se masturba?
¿Qué es la masturbación infantil?
La masturbación es la autoestimulación de los genitales. Se trata de una conducta que hay que considerar como totalmente normal durante la primera infancia. Los más pequeños frotan sus muslos uno contra otro. Un poco más tarde pueden aprender a frotarse contra algún muñeco, el brazo de un sillón, las patas de una mesa etc.
Es frecuente que durante la masturbación el niño o la niña se encuentren ensimismados, acalorados y/o sudorosos, mientras mueven rítmicamente las extremidades.
- ¿Cuál es la causa?
La masturbación esporádica que en algunos casos puede llegar a ser frecuente, en niños preescolares es una conducta considerada normal. Hasta un tercio de los niños y niñas de esta edad descubren la masturbación mientras exploran su cuerpo. La mayoría continúa masturbándose simplemente porque les gusta como una forma de juego con el que obtienen una agradable sensación de relajación. Solo ocasionalmente algunos niños y niñas pueden hacerlo como forma de expresión de un problema emocional.
- ¿Cuándo dejará de hacerlo?
Una vez que el niño ha descubierto que la masturbación le proporciona una sensación agradable, no hay que esperar a que deje de hacerlo de forma inmediata, necesitará su tiempo. Es importante no caer en el antiguo error de pensar "si no se le reprende lo hará abiertamente". Hacia los 5 a 6 años es muy probable que disminuya su frecuencia y desaparezca.Hay que comentarle únicamente que puede hacerlo en su intimidad, bien en su habitación o en un lugar reservado. Cuanta menos importancia le demos antes dejará de hacerlo, esto si, tras confirmar previamente que no exista ninguna causa emocional.
- ¿Puede pasarle algo al niño si se masturba a menudo?
Aparte de la sensación de relajación que le proporcione al niño, no le pasará nada. No le provocará ningún daño corporal o psicológico. Que el niño se masturbe no va a alterar su orientación sexual, no va a hacer que sea promiscuo y, por supuesto, no tiene ninguna relación con la epilepsia ni con ninguna enfermedad mental.
- ¿Qué deben hacer los padres?
Conviene aceptarlo como lo que es: una situación normal. Si consideramos que casi todos los niños más tarde o más temprano se masturban y que lo hacen porque les gusta, no habría que hacer nada, salvo dejar al niño tranquilo: las reprimendas, castigos, etc. suelen tener un efecto negativo, porque fácilmente refuerzan estas conductas.
Un punto importante en niños tímidos o con dificultades de relación social: si cree que la masturbación puede estar relacionada con el aburrimiento, intente mantenerle ocupado jugando con actividades que le atraigan y eduque sus habilidades sociales.
- Virus del Papiloma Humano
Entre todas las enfermedades de transmisión sexual, el virus del papiloma humano es la más frecuente de ellas en todo el mundo.
Las infecciones por estos virus pueden dar síntomas cutáneos como las verrugas genitales o no dar ningún síntoma pero persistir durante años en las zonas genitales teniendo una relación demostrada con la aparición de cáncer de cuello de útero (cérvix) y otros tipos de cánceres genitales en la mujer. La persistencia de este virus durante más de 10 años es un factor necesario, aunque no el único, para el desarrollo de cáncer de cérvix.

En Europa, el cáncer de cuello de útero es una de las causas más comunes de muerte por cáncer entre mujeres jóvenes de 15 a 44 años, después del cáncer de mama. Aunque la mayoría de estos tipos de cáncer se desarrollan en la edad adulta, el contagio por el virus se produce ya al inicio de las relaciones sexuales, durante la adolescencia y la juventud. La transmisión del virus se produce de forma directa por contacto "piel a piel", no siendo necesario que exista una relación completa. Los varones actúan como portadores.
Teniendo en cuenta que la edad de inicio de las relaciones sexuales cada vez es más precoz y la diversidad de parejas es común, se considera que la mayoría de los jóvenes (hombres y mujeres) de 25 años tienen o han tenido ya el virus en su zona genital.
- ¿Existe vacuna contra el virus del papiloma humano?
Gardasil 9 es una vacuna contra el virus del papiloma humano aprobada por la agencia EEUU y la agencia europea del medicamento y se puede utilizar tanto para hombres como para mujeres. La vacuna protege: verruga genitales y lesiones precancerosas y cancerosas que afectan al cuello del útero, vulva, vagina y ano causados por lo tipos de VPH incluidos en la vacuna.
Los Centros para el Control y la Prevención de Enfermedades (CDC, por sus siglas en inglés) recomiendan la vacunación de rutina contra el virus del papiloma humano para niñas y niños de 11 y 12 años, aunque puede comenzar a administrarse a los 9 años. Es ideal que las niñas y los niños reciban la vacuna antes de que tengan contacto sexual y estén expuestos al virus del papiloma humano. Según las investigaciones, no hay ningún vínculo entre recibir la vacuna a una edad temprana y un inicio precoz de la actividad sexual.
Cuando alguien se infecta con el virus del papiloma humao, la vacuna es mejor en edades más tempranas que en edades más avanzadas. Pero, si se administra antes de que alguien se infecte, la vacuna puede prevenir el cáncer del cuello del útero.
Los Centros para el Control y la Prevención de Enfermedades recomiendan que todos los niños y niñas de 11 y 12 años reciban dos dosis de la vacuna contra el virus del papiloma humano con al menos 5 meses de diferencia. Las niñas y los niños de 9 y 10 años y los adolescentes de 13 y 14 años también pueden recibir la vacuna según el esquema actualizado de dos dosis. Las investigaciones han demostrado que el esquema de dos dosis es eficaz para los niños y las niñas menores de 15 años.
Los adolescentes y adultos jóvenes que comienzan la serie de vacunas más tarde, las tres dosis de la vacuna es a partir de los 15 años.
Los Centros para el Control y la Prevención de Enfermedades recomiendan ponerse al día con las vacunas contra virus del papiloma humano para todas las personas hasta los 26 años que no estén vacunadas adecuadamente.
La Administración de Alimentos y Medicamentos de los Estados Unidos aprobó recientemente el uso de Gardasil 9 para hombres y mujeres de 9 años hasta sin límite de edad.
- ¿Quién administra la vacuna?
En el caso de la población que se encuentre en la edad y casos que financie la sanidad pública, será ésta a través de su red de centros quien la administre. En el resto de los casos será el Pediatra quien lo haga en las adolescentes y preadolescentes y el Ginecólogo en las mujeres jóvenes y adultas.
- ¿Se puede administrar la vacuna a otras edades?
La vacunación está indicada actualmente para mujeres entre los 9 y 26 años. En el caso de mujeres por debajo de 9 años aún no hay suficientes estudios que demuestren su efectividad. Después de los 26 años la efectividad baja debido al ya gran porcentaje de mujeres que han sido contagiadas con alguno de estos virus. En teoría ha de ser también efectiva en mujeres por encima de esta franja de edad que no hayan sido contagiadas por el virus. Cuando una mujer está infectada solo por alguno de los virus contenidos en la vacuna, los estudios realizados han demostrado que no elimina la infección previa pero si confiere protección para los restantes virus vacunales.
- ¿Está indicada la vacuna en los hombres?
Los hombres actúan básicamente como portadores asintomáticos y solo en contadas ocasiones pueden tener ellos manifestaciones clínicas del virus como verrugas genitales o desarrollar con los años canceres genitales, sin embargo aún no hay suficientes estudios que demuestren la total efectividad de la vacuna en hombres, aunque hay indicios de que puede ser también efectiva.
- ¿Tiene la vacuna efectos secundarios?
De los estudios realizados hasta el momento y dado ya el alto número de dosis administradas en todo el mundo, se desprende que ésta es una vacuna muy bien tolerada, muy segura y con muy pocos y leves efectos secundarios.
- ¿Se puede administrar la vacuna tomando anticonceptivos?
No se ha evidenciado interacción con anticonceptivos orales ni disminución de la eficacia de la vacuna.
- ¿Si no hay penetración también se transmite el virus?
Si, el virus no solo se encuentra en el pene o en la vagina, sino también en el pubis, el escroto, el periné, la vulva, la zona anal y perianal e incluso en los muslos.
- ¿Se transmite el virus por las relaciones orales?
Si, el virus puede transmitirse por esta vía, aunque en este caso no existe relación con el cáncer de cuello de útero, están descritos cánceres de boca y esófago causados por papilomavirus.
- ¿En una pareja estable, también existe riesgo de contagio?
Aunque el riesgo se minimiza, el tener una pareja estable no exime totalmente de la posibilidad de contagio, aunque es evidente que al aumentar el número de parejas el riesgo aumenta progresivamente. También aumenta la posibilidad de contagio si se tienen relaciones con hombres y jóvenes que tienen o han tenido múltiples parejas sexuales o con los que han tenido contacto con el mundo de la prostitución.
- ¿Protege el preservativo frente a la infección por el Papilomavirus?
No totalmente, pues el virus no solo se encuentra en la piel o las mucosas del pene o la vagina sino que también se localiza en el resto del área genital y zonas adyacentes. Hay que recordar que la vacuna no protege frente a otros virus ni otras enfermedades de transmisión sexual.
- ¿Se puede producir el contagio a cualquier edad?
Si, a cualquier edad si se mantienen relaciones sexuales aunque no haya habido una penetración. Se ha demostrado que los papilomavirus tienen mayor afinidad por unas células del aparato genital que están más presentes en la adolescencia y la juventud y es en esta época cuando hay mayor riesgo de contagio. El riesgo es mucho mas bajo en la mujer adulta.
- ¿Si una persona se ha contagiado siempre será portadora?
No siempre, por suerte en algunos casos las infecciones por papilomavirus son leves y transitorias y los propios mecanismos de defensa del organismo eliminan el virus con el tiempo.
- Consejos para el verano
 Llega el verano y ello comporta para muchos niños cambios en sus rutinas y actividades, siendo éstas diferentes que el resto del año. Aumentan las actividades al aire libre, se producen desplazamientos largos y en medios de transporte no tan habituales para la mayoría de niños y éstos se desenvuelven en entornos menos conocidos.
Llega el verano y ello comporta para muchos niños cambios en sus rutinas y actividades, siendo éstas diferentes que el resto del año. Aumentan las actividades al aire libre, se producen desplazamientos largos y en medios de transporte no tan habituales para la mayoría de niños y éstos se desenvuelven en entornos menos conocidos.Es bueno refrescar una serie de consejos, conocidos ya por la mayoría de los padres y que nos pueden ayudar a que estos días estén libres de percances y sorpresas desagradables.
- Viajes en coche
- Desplazarse preferentemente en horas de poco calor sobre todo si el viaje ha de ser largo.
- Utilizar siempre los sistemas de retención infantil homologados y adecuados al peso del niño y no olvidar jamás el cinturón de seguridad.
- Recordar activar el dispositivo de seguridad en las puertas traseras.
- Mantener el aire acondicionado a temperatura de confort y no de frío, no dirigir las rejillas de salida del mismo hacia el cuerpo de los niños y abrir periódicamente las ventanillas para aumentar la humedad del aire dentro del habitáculo del coche.
- Llevar siempre agua en el coche, bolsas para el vómito, toallitas húmedas y ropa de recambio.
- Efectuar paradas regularmente.
- Para evitar el mareo procurar que el niño esté bien sujeto con los sistemas de seguridad, distraerlo con música, videos, canciones o juegos y evitar la lectura. Consultar con el Pediatra para que asesore en la utilización de medicamentos anti-mareo, si fuera necesario. En los bebés el llanto desconsolado puede ser el único síntoma de mareo.
- Viajes en avión
- Tener controlados a los niños permanentemente en las terminales aéreas, más si hay aglomeraciones. Sigue siendo útil, en caso de tener que ir con varios niños, que éstos lleven colgada una tarjeta de identificación con su nombre y un teléfono de contacto (Actualmente también existen pulseras de identificación para niños con un código bidi para leer los datos del mismo).
- Recordar que la temperatura de la cabina del avión puede ser baja debido al aire acondicionado, llevar ropa de abrigo ligera, sobre todo si se viaja con bebés.
- Llevar siempre agua, bolsas para el vómito y toallitas húmedas.
- Si el viaje es largo llevar cuentos, juegos de mesa, lápices de colores y papel o cualquier otro juego para que el niño se distraiga.
- Las diferencias de presión que se producen durante el despegue y sobretodo durante el aterrizaje pueden afectar a los oídos del niño, haciendo que éstos se "tapen", con las consecuentes molestias e incluso con la aparición de dolor y otitis secundaria. Para evitarlo dar al niño algún liquido para beber y que degluta durante estas maniobras (zumo, agua, infusiones o leche). Dar el pecho al bebé es un buen método. Si el niño es mayor, un "chupa chup", un chicle o similar pueden ser un buen aliado.
- Viajes en barco
- Con niños pequeños y si es posible, es aconsejable viajar de noche y acondicionados en camarote.
- Evitar que el niño deambule solo por el barco.
- Llevar siempre agua, el ambiente marino aumentará la sed del niño.
- Si el viaje es de día, aplicar las normas de protección solar igual que si estuviera en la playa o piscina.
- Consultar con el Pediatra sobre la utilización de medicamentos anti-mareo.
- Prevención de accidentes
- Durante las vacaciones se realizan más actividades al aire libre, lo que aumenta el riesgo de accidentes. Como adultos hemos de valorar el riesgo de cada actividad en la que participe el niño, ya que la percepción del peligro por parte de los niños pocas veces se ajusta a la realidad.
- Es importante transmitir a los niños las normas básicas de seguridad sobre la actividad que van a realizar, así como, las generales sobre el tráfico, el fuego o la electricidad.
- En las fiestas en que se utilicen petardos, supervisar siempre su uso y asegurarse que sean los adecuados para su edad, a fin de evitar quemaduras, lesiones acústicas, lesiones oculares o incluso amputaciones. Nunca utilizarlos cerca de productos inflamables o zonas boscosas. Es aconsejable utilizar guantes de cuero como los utilizados en jardinería.
- Vigilar a los niños en el entorno de las barbacoas.
- En esta época del año es aún más importante estar atento en no manipular ningún aparato eléctrico, enchufe o cable con la piel mojada o los pies descalzos.
- Llevar siempre consigo material para primeras curas y comprobar que los niños estén correctamente vacunados.
- No efectuar actividades deportivas o ejercicios intensos en las horas siguientes a las comidas.
- Es importante conocer las normas de seguridad particulares de cada actividad deportiva y ponerlas siempre en práctica.
- Utilizar siempre casco cuando se vaya en bicicleta, patines o monopatín. En éstos últimos supuestos, no descuidar la protección de codos, rodillas y palmas de las manos.
- Vigilar que no haya sillas u otros objetos sobre los que puedan encaramase los niños cerca de las ventanas.
- Si el niño es pequeño, no dejarlo de la mano en aglomeraciones, ferias o fiestas. Si son mayores, no perder el contacto visual con ellos y convenir previamente un lugar de encuentro si se extravían.
- Es conveniente que los niños memoricen el número del teléfono móvil de sus padres.
- No beber nunca agua no embotellada si no se sabe su procedencia o potabilidad.
- Piscinas
- Es conveniente que los niños sepan nadar, aunque este hecho no exime de la responsabilidad de una vigilancia adecuada por parte de los adultos.
- Si el niño no sabe nadar, utilizar siempre sistemas de flotación adecuados a su edad y comprobar que éstos no se puedan desabrochar o deshinchar accidentalmente.
- No dejar nunca de controlar a los niños ni un solo momento si se están bañando o están en los alrededores de la piscina.
- Recordar que los niños muy pequeños pueden sufrir un ahogamiento incluso con pocos centímetros de agua.
- Evitar que se tiren de cabeza sin comprobar antes la profundidad de la zona en que lo hacen.
- Evitar que corran o jueguen a empujarse en el borde de la piscina.
- Controlar el acceso de los niños a las piscinas privadas y comunitarias.
- Comprobar que la cloración de las piscinas privadas o comunitarias sea la adecuada. El exceso de cloro puede producir irritaciones en la piel y los ojos y si el nivel es más bajo del adecuado pueden crecer gérmenes en el agua y ser una fuente de infecciones.
- En las piscinas públicas utilizar siempre calzado plástico en las duchas y los lavabos a fin de evitar infecciones.
- Playa
- No es conveniente que los bebés de corta edad vayan a la playa, el calor ambiental puede ser perjudicial aunque no se expongan al sol.
- Recordar que no se ha de exponer a los niños al sol durante las horas en que éste es más fuerte. Con niños acudir a la playa en las primeras horas de la mañana o a partir de media tarde.
- Las quemaduras solares durante la infancia son un factor de riesgo para la aparición de cáncer de piel en la edad adulta.
- Los niños de corta edad han de estar habitualmente en la sombra.
- Iniciar la toma de sol progresivamente, evitando exposiciones prolongadas en los primeros días.
- Utilizar una crema fotoprotectora de uso pediátrico de alta protección. En bebés menores de 6 meses utilizar cremas con filtros minerales. Aplicarla al menos ½ hora antes de la exposición solar y renovarla cada 2 - 3 horas. No olvidar proteger los labios y las orejas.
- No se debe dejar de utilizar la protección solar aunque el cielo esté nublado.
- Los niños pueden utilizar gafas de sol siempre que éstas sean de uso infantil y debidamente homologadas. Es recomendable adquirirlas en farmacias y ópticas.
- No olvidar ponerles siempre gorra y humedecerles con frecuencia la cabeza con agua.
- Con niños llevar siempre una sombrilla a la playa.
- Administrarles agua o líquidos isotónicos con cierta frecuencia.
- El niño debe utilizar ropa fresca y ligera, preferentemente de algodón o fibras naturales.
- Es conveniente que los niños lleven calzado fuera de las zonas de arena a fin de evitar lesiones por objetos punzantes y cortantes.
- En la playa no perder nunca el contacto visual con el niño a fin de evitar que éste se extravíe, se desoriente o se meta en el agua solo.
- Picaduras de insectos
- Es conveniente aplicar a los niños un repelente de insectos de uso infantil, en las excursiones de montaña, en zonas con muchas flores, por la noche en zonas con mosquitos y sobre todo a los niños que reaccionan mucho a las picaduras de insectos o son alérgicos.
- La utilización de insecticidas homologados en difusor no representa peligro para los niños.
- Si la picadura se produce, una buena medida es aplicar hielo inmediatamente, éste aliviará el dolor y reducirá la inflamación.
- Ocasionalmente puede ser necesaria la aplicación de una crema con corticoides, consultar al Pediatra sobre éste aspecto. No es recomendable administrar a los niños pomadas que contengan antihistamínicos.
- La aplicación de amoniaco en líquido o "lápices rolón" comerciales puede aliviar el dolor, aunque su efecto normalmente es transitorio.
- En caso de picaduras de abeja hay que intentar extraer el aguijón de la picadura manualmente o con unas pinzas finas.
- Vigilar las picaduras para detectar signos de infección.
- Las reacciones intensas requerirán tratamiento médico.
- Lesiones por medusas
- El contacto con la medusa produce una lesión muy dolorosa, similar a una quemadura, las lesiones puede reactivarse durante semanas, y su dolor persistir muchos días. Se produce un enrojecimiento de la piel, hinchazón y picor, puede ir acompañada de síntomas generales. La reacción es especialmente intensa en los niños alérgicos.
- Las camisetas, los bañadores largos e incluso las cremas solares resistentes al agua pueden actuar como protectores ante las medusas.
Una vez se ha producido la picadura.
- Salir inmediatamente del agua.
- No frotar la zona con toallas ni con la mano.
- Lavar la zona con agua salada, nunca con agua dulce, ya que ésta activa las toxinas de la medusa.
- Extraer los restos de la medusa que hayan podido quedar adheridos a la piel.
- Aplicar inmediatamente hielo sobre la zona afectada (con una bolsa preferentemente, para evitar el contacto con el agua dulce) durante 5 o 10 minutos, éste es seguramente el mejor método analgésico.
- Puede aplicarse una pequeña cantidad de amoníaco en compresas, como analgésico, aunque su efecto es transitorio.
- En los días posteriores, puede ser necesario aplicar una crema con corticoides, consultar con el médico a tal efecto.
- Es importante evitar la infección de la herida en las siguientes horas y días mediante la aplicación de un antiséptico yodado y manteniendo la zona siempre limpia.
- Durante unos días puede ser necesario administrar algún analgésico, consultar con el médico a tal efecto.
- Si se producen reacciones generales acudir inmediatamente a un centro sanitario.
- Como secuela de la picadura puede quedar ocasionalmente una pigmentación permanente en la piel, sobre todo en niños. La aplicación de cremas adecuadas disminuye sustancialmente esta pigmentación.
- Picaduras de araña de mar
- Estos animales son habituales en las playas de arena fina, se encuentran enterrados en ella cerca de la orilla y pican al ser pisados.
- Su picadura es muy dolorosa y al inyectar una sustancia neurotóxica el dolor puede extenderse a toda la extremidad.
- No aplicar hielo ya que el frío activa la toxina inyectada.
- Para calmar el dolor puede administrarse compresas con amoniaco pero dado que su veneno es termolábil, introducir la extremidad en agua muy caliente durante 30 o 60 minutos es el mejor remedio para el dolor y la inflamación.
- Puede ser necesario administrar corticoides o antihistamínicos si la inflamación es muy intensa, consultar con el médico a tal efecto.
- Lesiones por erizos de mar
- Es muy importante limpiar y desinfectar la zona afectada.
- Extraer el máximo de púas posible, manualmente o con unas pinzas finas y en condiciones asépticas a fin de evitar infecciones.
- Si quedan púas retenidas puede ser necesario administrar un antibiótico para evitar infecciones. En éste caso recordar que éste siempre ha de ser indicado por un médico.
- Las cremas que contienen trementina pueden ayudar a expulsar las púas que no han podido ser extraídas manualmente.
- Bebidas energéticas
Las llamadas bebidas energéticas iniciaron su aparición en la década de los años 80. Inicialmente estaban compuestas por agua, glucosa y sales minerales y destinadas a los deportistas para proporcionarles la hidratación y energía que requería su actividad, posteriormente se fueron añadiendo a ellas otras sustancias que aumentaban la resistencia al esfuerzo físico y aumentaban el rendimiento deportivo.
Bajo el nombre genérico de bebidas energéticas se agrupan en realidad varios tipos de bebidas diferentes, con efectos sobre el organismo muy diferenciados y con funciones e indicaciones diversas. Así pues, podemos distinguir las llamadas "bebidas isotónicas", compuestas de agua, glucosa u otros azucares y sales minerales y que están destinadas básicamente a proporcionar hidratación y energía en situaciones de sobreesfuerzo físico, son las habitualmente utilizadas por los deportistas.

Existen también otras bebidas para deportistas que además contienen vitaminas, proteínas, aminoácidos y algunos estimulantes, son usadas habitualmente por culturistas y en deportes extremos.
Un apartado especial merecen las bebidas que además de llevar substancias que aportan energía (azucares) llevan substancias psicoestimulantes como cafeína, taurina, ginseng, extracto de guaraná o glucuronolactona. Estas bebidas son en realidad "bebidas euforizantes o estimulantes" más que bebidas energéticas. Aumentan el rendimiento físico y el estado de alerta psíquico al disminuir la percepción de fatiga por parte de quien las toma. Algunas de las sustancias estimulantes que contienen se encuentran en dosis muy altas. Estas bebidas están actualmente muy de moda entre los jóvenes y adolescentes ya que la publicidad, a la que ellos son tan sensibles, las relaciona con el deporte extremo, la música y la diversión sin límites, los jóvenes han de saber que este tipo de bebidas no están siempre libres de efectos secundarios. Algunos países europeos han restringido la comercialización de algunas de estas bebidas.
- ¿Todas las llamadas bebidas energéticas son iguales?
Hay que distinguir entre las bebidas energéticas que proporcionan la energía, el agua y las sales minerales que se consumen durante el esfuerzo físico y las bebidas estimulantes o euforizantes que en realidad enmascaran la fatiga física y psíquica disminuyendo su percepción, sometiendo al cuerpo y al sistema nervioso a un trabajo superior al tolerable. Recordar no confundir las bebidas energizantes para los deportistas con las bebidas estimulantes que no tienen nada que ver con el deporte.
- ¿Que tipos de bebidas son las recomendadas para hacer deporte?
Las bebidas más indicadas son las llamadas bebidas isotónicas (quiere decir que tienen una osmolaridad similar a los líquidos del organismo). Su función es mejorar la absorción de agua y suplementar las pérdidas de sales minerales (sodio, potasio, cloruros y bicarbonato) y azucares (glucosa) que se producen durante el ejercicio físico. Algunas de estas bebidas llevan a veces otras sustancias añadidas o vitaminas que en realidad no tienen ningún efecto sobre la absorción de agua ni relación científicamente demostrada con el ejercicio físico. Estas bebidas contienen habitualmente saborizantes y conservantes. No todas las bebidas del mercado se ajustan a las recomendaciones internacionales en cuanto a las proporciones de glucosa y sales minerales idóneas que han de contener.
- ¿Que efectos secundarios tiene el tomar bebidas estimulantes?
Las bebidas estimulantes o euforizantes, mal llamadas bebidas energéticas, contienen sustancias psicoestimulantes (enumeradas al principio) que disminuyen la sensación y la percepción de fatiga física y mental por parte de quien las toma, sin embargo el esfuerzo físico y mental el organismo lo realiza exactamente igual pero al disminuir la percepción que de éste se tiene puede someterse al organismo a esfuerzos superiores a los tolerables por cada individuo. Algunas de estas sustancias se encuentran en algunas bebidas en dosis excesivas. Entre los efectos secundarios más habituales de estas bebidas estimulantes se encuentra el insomnio, el nerviosismo, el aumento de la presión sanguínea, las palpitaciones y taquicardia, los mareos, la incoordinación motora y la sensación de ansiedad e inquietud. A estos efectos se han de añadir la fatiga intensa tanto física como psíquica que aparece una vez pasado el efecto estimulante de la bebida.
- ¿Los efectos secundarios se manifiestan siempre en todas las personas por igual?
Los efectos secundarios y su intensidad obviamente dependen de la cantidad de bebida estimulante ingerida y de la tolerancia individual de cada persona. Estas bebidas están contraindicadas en niños, embarazadas, pacientes diabéticos, hipertensos y con alteraciones cardíacas. Los efectos secundarios pueden aumentar en frecuencia e intensidad en combinación con algunos medicamentos y con drogas. En general son bebidas que aportan pocos o nulos beneficios al organismo y pueden producir muchos problemas por lo que su consumo abusivo no es recomendable.
- ¿Que efectos se producen al mezclarlas con alcohol?
El efecto que se produce al abusar de las mezclas de bebidas estimulantes con alcohol es altamente nocivo ya que con su poder estimulante se neutralizan en parte y temporalmente los efectos depresores del alcohol, produciéndose una disminución de la sensación de embriaguez lo que lleva muchas veces a consumir cantidades de alcohol muy superiores a las que el organismo esta preparado para asumir y metabolizar en condiciones normales, pudiéndose producir lesiones hepáticas y cerebrales a veces irreversibles. El individuo que abusa de la ingesta de los combinados de alcohol y bebidas estimulantes puede no ser consciente de su estado etílico y, por ello, creerse apto para realizar tareas para los que no está preparado, como la conducción de vehículos, el manejo de maquinarias o actividades de riesgo. El alcohol también potencia la acción diurética de la cafeína, habiéndose reportado casos de deshidratación intensa con estos combinados.
- ¿Crean hábito las bebidas energéticas?
Las bebidas energéticas propiamente dichas y las bebidas isotónicas indicadas para deportistas no producen hábito alguno. Las bebidas estimulantes y euforizantes producen la dependencia psíquica propia de cualquier sustancia estimulante lo que incita a consumirlas con frecuencia para experimentar de nuevo y revivir las sensaciones de euforia que éstas proporcionan.
- ¿Pueden dar positivos los controles antidoping con las bebidas energéticas?
Las bebidas isotónicas no contienen sustancias que puedan dar positivos en los controles antidoping. Ocasionalmente algunas bebidas estimulantes han dado positivos en algunos deportistas ya que existen bebidas en el mercado que contienen sustancias y extractos vegetales que pueden contener sustancias que positivicen dichos controles.






















