¿Qué es?
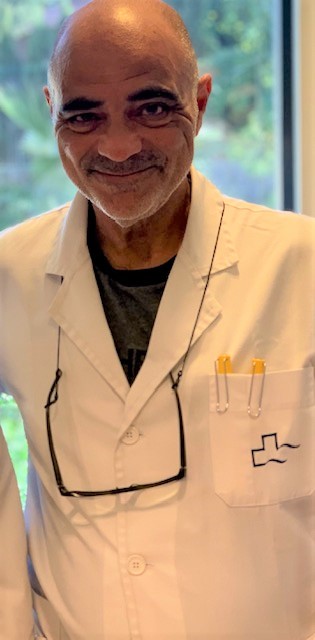
El varicocele (varices testiculares) consiste en la dilatación de las venas que drenan la sangre de los testículos.
El varicocele implica un riesgo para la fertilidad, suele ser progresivo en el tiempo, con deterioro paulatino de la espermatogénesis y atrofia testicular a medio - largo plazo.
 Incidencia y síntomas
Incidencia y síntomas
La incidencia de varicocele en la población general es del 15% al 20%. La incidencia en la población de varones con infertilidad primaria ronda el 40%. En los varones con infertilidad secundaria llega al 85%. El 95% de los varicoceles son del lado izquierdo. Entre un 10% y un 15% son bilaterales. El varicocele derecho es raro. La gran mayoría de los varicoceles son asintomáticos, sin embargo es frecuente que, tras el diagnóstico del varicocele el paciente explique discretas molestias inguinales previas.
¿Cómo se diagnostica?
El diagnóstico del varicocele se hace mediante la exploración física del escroto en la consulta a temperatura superior a los 22 grados Celsius. Se exploran los anejos testiculares en tendido supino y en bipedestación requiriendo del paciente la maniobra de Valsalva para descartar el proceso subclínico. La ecografía, la venografía, el doppler y la termografía objetivarán el aricocele. En este estudio se ha practicado la exploración física en todos los casos y el eco-doppler.
Múltiples estudios han demostrado la elevación de temperatura intraescrotal asociada al varicocele hasta los 34.37 +/- 0,87 grados C. Dicha elevación térmica es bilateral, independientemente de que el varicocele sea unilateral y vuelve a la normalidad tras la varicocelectomía 33.07 +/- 1 grado C.
En el seminograma del varón con varicocele se hallan anomalías en un 50% a 70% de los casos en la morfología espermática, concentración y movilidad. Las alteraciones espermáticas mejoran en un 60% a 70% de los casos tras la varicocelectomía y el porcentaje de embarazos tras la cirugía ronda el 50%.
Varicocele e infertilidad
La varicocelectomía es la cirugía practicada con mayor frecuencia en el tratamiento de la infertilidad masculina. Ello se debe a que el varicocele es la causa objetivable de infertilidadque con más frecuencia se encuentra en el varón.
La solución del varicocele restaura la diferencia de temperaturas necesaria para el correcto funcionamiento espermático entre el abdomen y el contenido escrotal. Además detiene el deterioro en la función testicular y mejora los parámetros espermáticos. Como uro-andrólogos, debemos conocer la importancia del varicocele y responsabilizarnos de su solución, sin recidiva ni complicaciones, tanto en el varón que consulta por infertilidad, como en el niño y adolescente con dicha patología. En nuestra experiencia latécnica que da mejores resultados es la subinguinal microquirúrgica, que además mantiene el hábito microquirúrgico necesario para las técnicas de vaso-vasostomía (reversión de la vasectomía).
¿En qué consiste la intervención? (Varicocelectomía subinguinal microquirúrgica)
Preferimos la utilización de anestesia raquídea o sedación para disminuir laposibilidad de lesionar la arteria con la infiltración ciega del cordón.
Se practica una incisión de 2 cm a 2,5 cm desde el anillo inguinal externo, que marcamos introduciendo el índice a través del escroto, y se prolonga, siguiendo las líneas de Langer, hacia el anillo inguinal interno.
Se baña el campo quirúrgico durante toda la intervención con Neomicina al 1%. No utilizamos antibioticoterapia parenteral ni oral. tras retraer la fascia de Scarpa, se separa con un Roux la aponeurosis de músculo oblicuo externo en la dirección de sus fibras hacia el anillo inguinal externo sin necesidad de abrirla (en pacientes muy delgados, en niños, en monorquias, abrimos la fascia del oblicuo externo). Se llega al cordón espermático inmediatamente por debajo del anillo inguinal externo, dejando la fascia intacta. El nervio ilioinguinal se puede ver, aislar y preservar en dicho momento. Rodeamos el cordón espermático con una pinza de Babcock, extrayéndolo a través de la incisión. Abdominalizamos el testículo a través de la incisión para identificar y ligar las venas espermáticas externas y cremastéricas, que suelen estar dilatadas
Se observa el gubernáculo testicular y se coagulan o ligan las venas colaterales transescrotales.
Se devuelve el teste al escroto. Se eleva el cordón espermático a través de la incisión y se coloca en una plataforma formada por un depresor lingual cubierto por un drenaje de Penrose Se coloca el microscopio operatorio en la mesa iniciando el tiempo microquirúrgico. Con una magnificación de 8X -10X se abren las fascias espermáticas externa e interna. En caso de no localizar la o las arterias se baña el campo con una solución de Papaverina al 1% para facilitar, mediante la visualización del latido, la identificación de la arteria espermática. Para la disección utilizamos el Portaagujas de microcirugía que, al disecar la arteria, permite ver su latido. Se diseca la arteria y se aísla con un vase-loop® para evitar cliparla y/o lesionarla.
Se coloca una pinza de Babcock en el Deferente y sus vasos para preservarlos. (El deferente tiene siempre dos grupos venosos que aseguraran el drenaje venoso del testículo, incluso si alguna de las venas deferenciales está muy dilatada, se puede ligar sin peligro de congestión testicular). Se ligan por separado, con seda de 4/0 todas las venas restantes del cordón. Utilizamos seda blanca y negra para agilizar el procedimiento y evitar confusiones con las ligaduras. Hay que tener especial cuidado en preservar los linfáticos, identificables con el microscopio, para evitar la formación de hidrocele. Se revisa la hemostasia. Finalmente se reintroduce el cordón, se cierra aproximando el tejido celular subcutáneo con catgut crómico, se infiltran los planos subcutáneos con Bupivacaína con Adrenalina y se cierra la incisión cutanea con Steri Strip®.
¿Cómo es el postoperatorio?
El paciente se da de alta a las 3-4 horas con una receta de analgésicos suaves (Paracetamol con Codeina), con suspensorio testicular.
Se indica la aplicación de hielo sobre la incisión inguinal durante las primeras 24 horas, en 4 o 5 aplicaciones de 20 minutos. Se le recomienda no realizar ejercicio físico vigoroso durante 10 días pudiendo trabajar a los 2 o 3 días.
Con experiencia se puede realizar esta técnica en menos de 30 minutos por lado. Al final de la cirugía sólo deben quedar en el cordón la arteria testicular, los linfáticos, y el deferente con sus vasos.
Resultados del tratamiento
La varicocelectomía mejora el seminograma en un 60% a 70% de los varones. Los porcentajes de embarazo oscilan entre un 20% y 69%, con una media cercana al 35%. Algunos estudios han indicado los mismos porcentajes de embarazo en varones con varicocele operados y no operados. Sin embargo estos estudios incluyen pocos pacientes y las técnicas de varicocelectomía citadas en ellos son poco fiables. Lo que si es claro es que la varicocelectomía detiene el deterioro de la función testicular.
La varicocelectomía correctamente efectuada elimina posteriores daños a la función hormonal testicular, en la mayoría de los pacientes mejora la espermatogénesis y la función de las células de Leydig. Los resultados de la varicocelectomía dependen también del tamaño del varicocele y de la edad del paciente en el momento de la cirugía.
A mayor varicocele, mayor mejoría postquirúrgica; y cuanto más joven es el paciente más mejoría testicular presentará con la cirugía. Por otro lado la varicocelectomía puede revertir la hipotrofia testicular cuando es practicadacerca de la pubertad.
La recidiva del varicocele y el desarrollo de hidrocele como complicaciones de la varicocelectomía implican peor resultado.
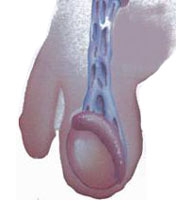
Nuestros resultados muestran una tasa de embarazos cercana al 60%, es evidente la mejoría en la cifra de espermatozoides, y en la movilidad progresiva tras la varicocelectomía. La mejoría en la morfología espermática es algo menor. Todo ello nos reafirma en la superioridad de ésta técnica frente a las demás. (Tabla I)
 Tabla I: Cambios en el recuento, movilidad progresiva y morfología tras la varicocelectomía microquirúrgica subinguinal.
Tabla I: Cambios en el recuento, movilidad progresiva y morfología tras la varicocelectomía microquirúrgica subinguinal.
En la Tabla-II presentamos las complicaciones de la varicocelectomía en función de la técnica y/o vía practicada.
 Tabla-II: Técnicas de varicocelectomía
Tabla-II: Técnicas de varicocelectomía
Complicaciones de la varicocelectomía
Hidrocele
Es la complicación más común, con una incidencia entre 4% y el 33%. Diferentes estudios sobre la concentración protéica del fluido del hidrocele demuestran que la formación del mismo depende directamente de la obstrucción linfática. El fluido del hidrocele se halla a temperatura corporal por lo que aunque se haya solucionado el varicocele permaneceráelevada la temperatura escrotal responsable del deterioro de la función testicular. La utilización de lentes de aumento o del microscopio operatorio con la consiguiente identificación y preservación de los linfáticos elimina esta complicación. Las técnicas radiológicas de varicocelectomía tampoco presentan hidrocele.
Lesión o ligadura de la arteria testicular
En el varón, la arteria testicular tiene entre 0,5mm y 0,8 mm. En un 40% de los casos está adherida a una vena espermática dilatada. En otro 20% de los varones está rodeada por una red de fina venas. En muchas ocasiones puede estar espasmodizada o contraída. Todo ello hace difícil su correcta disección y preservación. Cualquier lesión de la arteria puede condicionar una atrofia testicular o, como mínimo, un empeoramiento de la función testicular que es la que queríamos mejorar. Dado que nadie publica su incidencia de ligaduras arteriales, la frecuencia exacta de ésta complicación es desconocida. La utilización de lentes de aumento o del microscopio ayuda a su correcta identificación. Las técnicas de obstrucción radiológicas tampoco presentan riesgos de ligaduras arteriales.
Recidiva del varicocele
La incidencia de recidivas en la varicocelectomía oscila entre el 0,4% y el 45%. Las causas más frecuentes de la recidiva son dejar de ligar venas paralelas inguinales, colaterales retroperitoneales y colaterales transescrotales. Por ello las vías retroperitoneal y laparoscópica son las que presentan mayor incidencia de recidivas, ya que no acceden a ellas. Parece haber también más recidivas en las cirugías pediátricas. La técnica microquirúrgica presenta un 0,4% de fallos frente a un 9% mediante la técnica convencional inguinal.